Ребенок не слышит, что делать? Детская тугоухость: как определить и что делать
Содержание
- 1 Ребенок не слышит, что делать? Детская тугоухость: как определить и что делать
- 1.1 Ребенок не слышит, что делать? Детская тугоухость: как определить и что делать
- 1.2 Тугоухость и глухота у детей
- 1.3 Степени потери слуха
- 1.4 Механизм развития
- 1.5 Диагностика
- 1.6 Виды глухоты
- 1.7 Как развивать ребенка?
- 1.8 Как понять, что у ребенка проблемы со слухом, и как ему помочь
- 1.9 Как понять, что у ребенка нарушение слуха
- 1.10 Что делать, если подозреваете тугоухость у ребенка
- 1.11 Что будет делать врач
- 1.12 Как лечат нарушения слуха у детей
- 1.13 Что такое слухоречевая реабилитация
- 1.14 Проблемы со слухом нужно решать как можно раньше
Ребенок не слышит, что делать? Детская тугоухость: как определить и что делать
Согласно статистике, один из тысячи новорожденных не слышит, и в большинстве случаях родители и не догадываются, что виной этому – нарушение слуха, с которым ребенок появился на свет. К потере слуха у новорожденных детей могут привести множество факторов, но самые распространенные среди них следующие:
– в семье имеется наследственная предрасположенность к тугоухости. По статистике, 50% нарушений слуха имеют наследственный характер;
– ребенок родился раньше срока или весил при рождении меньше 1,5 кг;
– во время беременности мама болела гриппом, краснухой, герпесом, токсоплазмозом, цитомегаловирусом и другой опасной инфекцией;
– мама во время беременности длительное время принимала ототоксичные антибиотики, мочегонные средства и другие препараты. Например, эритромицин, гентамицин и канамицин;
– ребенок сразу после рождения не смог самостоятельно вздохнуть или получил во время родов внутричерепную травму.?
Причинами же потери слуха у детей более старшего возраста служат в основном недолеченные воспалительные заболевания среднего уха – острый и хронический отит, осложнения после гриппа, кори, свинки, менингита, длительный и неграмотный прием определенных лекарственных средств, черепно-мозговые травмы.
Вообще, дети с нормальным слухом должны слышать негромкую разговорную речь с расстояния не менее 5 метров, громкую речь – с расстояния 20 метров. Если же ребенок хорошо слышит, что говорят, лишь с расстояния 2-3 метров, то это свидетельствует о его тугоухости и требует немедленного обследования у врача – сурдолога.

К сожалению, тугоухость лечить медикаментозно в большинстве случаях бесполезно. В 90% случаев восстановить слух можно только при помощи слухопротезирования. Как только врач диагностировал поражение слуха и признал, что лечение и операция не могут решить проблему, надо сразу же обратиться к слухопротезисту. Он подберет ребенку качественный слуховой аппарат и настроит его, с учетом индивидуальных особенностей потери слуха.
Сурдологи единодушны в том, что протезировать слух ребенку нужно сразу же, как было выявлено слуховое расстройство. Речевое, физическое и психологическое развитие ребенка напрямую зависит от качества и срока слухопротезирования. Поэтому основной принцип, которого должны придерживаться родители при протезировании малыша: “чем раньше, тем лучше”. Если “ждать”, “наблюдать” и “тянуть”, можно упустить драгоценное время.
Несвоевременное протезирование ограничивает способность ребенка к обучению и общению, формирует комплекс неполноценности. Раннее и качественное слухопротезирование – это основа для всестороннего развития и гармоничной социализации ребенка с нарушением слуха. Только тогда ребенок с проблемами слуха сможет слышать, разговаривать и нормально развиваться, а потом сможет и обучаться в обычной школе. Поэтому слуховые аппараты ребенку надо подбирать как можно раньше, сразу же после установления диагноза тугоухость.

Если малышу подобрать подходящий слуховой аппарат в возрасте до одного года, то есть все шансы, что к 2-м годам он начнет говорить, как здоровые дети. Если же ребенок уже разговаривал и внезапно потерял слух, то без слухового аппарата его речь быстро нарушится и станет непонятным. Спасти речь малыша можно с помощью слухового аппарата лишь до 3-х лет, а если протянуть с коррекцией слуха до 5 лет, то речевые навыки придется восстанавливать заново, а это очень сложно.
Чтобы ребенок привык к слуховому аппарату, научился жить с ним и слушать окружающий мир, надо не только носить его, но и заниматься с сурдопедагогом, который будет развивать у ребенка умение слышать, говорить и общаться. От родителей также потребуются усилия, чтобы приучить малыша к аппарату. Для этого рекомендуется применять принцип постепенного приучения: надевать аппарат только тогда, когда малыш в хорошем настроении, постепенно увеличивать время ношения устройства, вместе с ребенком слушать звуки, показывать и рассказывать о пользе слухового аппарата. В первое время можно носить слуховой аппарат с шапочкой, которая как бы фиксирует его, не дает снять.
Для протезирования детей в подавляющем большинстве используются слуховые аппараты заушного типа. Внутриушные аппараты можно использовать после 14-15 лет. К тому же заушные слуховые аппараты имеют прочный корпус, что немаловажно для детей. К выбору слухового аппарата для ребенка надо подходить очень серьезно: он должен быть мощным, максимально точно отображать слух и иметь широкий диапазон частот. Ведь чем лучше будет ребенок слышать, тем быстрее он научится говорить, тем ярче и полноценнее будет его жизнь.
Детям с полной глухотой или с высокой степенью нарушения слуха ношение слухового аппарата может быть бесполезно, в этих случаях показана кохлеарная имплантация – операция по вживлению в ухо электронного импланта, после которой слух восстанавливается практически полностью. Но делают эту операцию только тогда, когда у ребенка сохранены волокна слухового нерва, передающие электрические импульсы. Иначе операция тоже может не дать ожидаемого результата.
– Вернуться в оглавление раздела “отоларингология”
Тугоухость и глухота у детей
Глухота или тугоухость у ребенка возникает по разным причинам. Родители, узнав о диагнозе или видя, как малыш постепенно теряет слух, чувствуют потерянность, страх, опустошенность. Жизнь переворачивается с ног на голову. Смириться с проблемой тяжело, но если знать способы лечения и профилактики, постоянно заниматься с малышом, влияние снижения слуха на жизнь ребенка можно значительно уменьшить.
Степени потери слуха

Понятия «глухота» и «тугоухость» часто путают. При тугоухости человек еще может различать какие-то звуки. Глухота является крайней степенью тугоухости, а слух отсутствует полностью.
Причины развития и лечение тугоухости и глухоты одинаковые.
Механизм развития

Чтобы разобраться в причинах и особенностях нарушения слуха важно представлять себе процесс передачи звука.
Звуковая волна воздействует на барабанную перепонку и через слуховые косточки передается мембране внутреннего уха. Движение жидкости вызывает трение слуховых рецепторов (волосковых клеток) кортиева органа о покровную пластинку. Рецепторы возбуждаются, возбуждение передается по нервным отросткам в слуховую зону коры мозга.
В этой схеме наружное и среднее ухо относятся к звукопроводящему аппарату, а внутреннее ухо, слуховой нерв и центр головного мозга – к звуковоспринимающему. Соответственно, все поражения слуха можно связать с дисфункцией звукопроводящих или звуковоспринимающих структур.
Патологии органов слуха у детей могут иметь врожденный или приобретенный характер.
Врожденная
Врожденная тугоухость развивается под влиянием следующих факторов:
- Наследственность. Если оба родителя слабослышащие или глухие, риск рождения ребенка с тугоухостью повышается.
- Патологические воздействия на слуховую систему во внутриутробном периоде – это могут быть краснуха, туберкулез, корь, грипп, герпес.
- Хронические заболевания матери, прием некоторых лекарственных препаратов, интоксикации.
- Асфикция плода, родовая травма.
- Недоношенность.
Врожденная тугоухость встречается у 80% детей как отдельное заболевание.
Приобретенная

Выделяют и факторы, которые воздействуют на здоровый и сформировавшийся слуховой аппарат уже родившегося ребенка и приводят к патологии:
- Попадание в ухо инородного тела;
- Хронические ЛОР-заболевания: аденоиды, средний отит, тонзиллит;
- Осложнения некоторых инфекций: менингит, энцефалит;
- Черепно-мозговые травмы;
- Вакцинация;
- Неправильная подобранная дозировка лекарств, особенно в младенческом возрасте;
- Чрезмерно громкая музыка;
- Психологическая травма.
Чаще всего признаки глухоты родители обнаруживают у детей до года. В норме младенец в возрасте 3–4 месяцев уже начинает реагировать на громкие звуки и голос матери. В 4–6 месяцев гулит. В 7–9 четко определяет источник звука. В 1 год произносит несколько слов. Если одно из этих условий не выполняется, стоит обратиться к сурдологу.
У старших детей после некоторых перенесенных заболеваний могут появиться и нарастать такие симптомы:
- Ребенок перестает слышать шепот;
- Не реагирует на разговорную речь сзади;
- Не отзывается на имя;
- Не различает звуки;
- Говорит громко;
- Со временем начинает читать с губ.
Помимо симптомов, связанных с расстройством восприятия звука, отмечают признаки речевых нарушений:
- Ошибки в произношении звуков;
- Неспособность различить звуки и их сочетание;
- Небольшой словарный запас;
- Искажения структуры слова;
- Неправильная постановка ударений;
- Ошибки в построении предложений.
Дети, страдающие двусторонней глухотой с рождения, не могут овладеть речью, потому что не слышат ее. Чаще всего, и дети, потерявшие слух до 5 лет, утрачивают речевые навыки. Однако даже при врожденном отсутствии слуха, можно научить ребенка разговаривать. Для этого потребуются огромные усилия родственников и постоянные занятия.
Диагностика

Родителям, заподозрившим нарушение слуха у ребенка, нужно обратиться к сурдологу. Он проверит ушки, сделает необходимые тесты и направит на дополнительные исследования.
У малыша до 1 года трудно достоверно установить степень тугоухости и глухоту. Врач обычно производит какие-либо звуки. Ожидается, что нормально слышащий ребенок как-то отреагирует на звук: вскинет ручки или ножки, моргнет, перестанет сосать. Реакция имеет безусловный характер.
Для детей старше 1 года проводят следующие исследования:
- Аудиометрия – проверка остроты слуха. По ее результатам можно получить аудиограмму – график с указанием громкости звука в децибелах и частоты в герцах для левого и правого уха. Если речевая и тональная аудиометрия может быть проведена только для старших детей, то компьютерное исследование, основанное на безусловных реакциях, разрешено делать и младенцу.
- Тимпанометрия – исследование функций среднего уха путем создания разного давления в слуховом канале, назначается после перенесенного среднего отита.
- Камертональные пробы (тест Вебера, пробы Швабаха и Ринне) направлены на определение тяжести нейросенсорной и кондуктивной тугоухости. Проводят при прогрессирующей тугоухости.
- Электрокохлеография у маленьких детей проводится под наркозом, у подростков – под местной анестезией. Электроды фиксируются на барабанной перепонке или коже наружного слухового прохода. Метод позволяет получить информацию о порогах слуха, волосках улитки и определить тип тугоухости
Дополнительно назначают МРТ и компьютерную томографию.
Виды глухоты

В зависимости от участка поражения выделяют три вида глухоты или тугоухости:
- Нейросенсорная (сенсоневральная) – ребенок улавливает звук, но мозг его не воспринимает и не распознает. Причинами может быть поражение внутреннего уха, слухового нерва, коры мозга.
- Кондуктивная связана с патологией звукопроводящей системы – наружного и среднего уха. Звуки не достигают внутреннего уха и не преобразовываются в нервные импульсы.
- Смешанная возникает от поражения звукопроводящего и звуковоспринимающего аппаратов.
Односторонняя
Глухота на одно ухо практически всегда является приобретенной. Возникает из-за негативного воздействия некоторых факторов: громкого звука, заболевания. Такая патология не провоцирует ухудшение слуха на втором ухе и позволяет сохранить речь.
Фонетическая
Фонетическая глухота характеризуется неспособностью ребенка воспринимать, узнавать некоторые звуки, складывать слова. Основная причина лежит в нарушении слухоречевых центров. Такой ребенок поздно научается говорить, испытывает трудности с изучением иностранных языков.
Психологическая
Диагноза «психологическая глухота» не существует, нет и физиологических и анатомических особенностей, характеризующих его. Под этим термином понимают психологические барьеры, которые устанавливает ребенок, когда не желает что-то слышать:
- Конфликты;
- При властных родителях;
- Ребенок уверен в своей правоте;
- Гиперактивность (синдром дефицита внимания);
- Детский эгоцентризм;
- Эмоциональная травма.
Лучшим средством лечения станут гармоничные отношения с ребенком, полные любви и понимания.

Для лечения тугоухости используют несколько методов:
- Лекарственная терапия направлена на улучшение кровообращения мозга и ушей, борьбу с инфекциями и интоксикацией.
- Физиотерапевтические методы помогают при легкой тугоухости, вызванной, например, аденоидами или отитами.
- Хирургическое вмешательство показано при нейросенсорной и кондуктивной тугоухости разной степени тяжести, в том числе при глухоте.
Оперативное лечение при кондуктивной глухоте направлено на восстановление структуры наружного и среднего уха ребенка. Для восстановления барабанной перепонки делают мирингопластику, слуховых косточек – тимпанопластика.
Оперативное вмешательство при нейросенсорной тугоухости предусматривает установку слухового аппарата.
Данный способ не поможет при глухоте, в отличие от установки кохлеарного импланта. В рамках этой операции в височную кость помешают маленькие микрофоны, улавливающие звук и соединяют их с электродами во внутреннем ухе.
Электроды будут перекодировать полученные с микрофона импульсы и передавать их на слуховые нервы. Создается, по сути, искусственное ухо. Кохлеарную имплантацию рекомендовано делать детям с двусторонней глухотой и 4 степенью тугоухости.
Как развивать ребенка?
Чтобы избежать развития глухоты и тугоухости у ребенка важно следить за его здоровьем – лечить заболевания верхних дыхательных путей, инфекционные болезни. Лекарства принимать только по назначению врача. Стараться избегать громких звуков.
Обязательно нужно заниматься с ребенком, учить его правильно говорить, расширять кругозор.
Патологии слуха сильно ограничивают жизнь малыша, мешают общаться со сверстниками. Однако, это не причина опускать руки. Профилактические меры, лечение, использование новых технологий, постоянная работа с ребенком поможет адаптироваться к жизни и добиваться целей.
Как понять, что у ребенка проблемы со слухом, и как ему помочь
По данным Минздрава, в России на 1000 новорожденных приходится один слабослышащий ребенок. В 2017 году нарушения слуха были выявлены у более чем 1,3 млн детей, и эта цифра растет.
Устойчивые снижения слуха приводят к критическим нарушениям психоречевого развития, вплоть до полного отсутствия речи с нарушениями интеллекта. Они плохо влияют на психоэмоциональное развитие ребенка, если проблема вовремя не диагностирована и не устранена. Нарушения, выявленные и устраненные до 6-месячного возраста, дают отличные шансы на то, что особенность практически не повлияет на развитие ребенка. Но именно в младенчестве проблему заметить сложнее всего.
Как понять, что у ребенка нарушение слуха
В России с 2008 года врачи проверяют слух всем детям в роддоме на 2–3-й день жизни. Это аудиологический скрининг, который, согласно письму Минздравсоцразвития № 2383-РХ от 1 апреля 2008 года, проводится методом регистрации вызванной отоакустической эмиссии (ОАЭ). Если во время проверки выявляют проблемы, врач назначает ребенку дополнительные обследования.
Регистрацию ОАЭ выполняют с помощью специального прибора в течение нескольких минут. Процедура безболезненная и безопасная.

Положительный результат скрининга
Благодаря аудиологическому скринингу снижается вероятность «упустить» врожденные нарушения слуха и глухоту. Однако скрининг – не окончательный диагноз, а только один из тестов. Если по какой-либо причине ОАЭ в роддоме малыш не прошел, это повод назначить расширенное исследование. Чаще всего – это объективная диагностика КСВП (чуть ниже мы расскажем об этом).
Но в любом случае родители должны замечать тревожные признаки, которые могут говорить о проблемах со слухом у малыша, и обращаться к врачу. В первую очередь это касается детей, имеющих факторы риска по тугоухости:
- Недоношенные и переношенные дети.
- Низкая масса тела при рождении.
- Внутричерепные родовые травмы.
- Асфиксия, гипоксические поражения ЦНС.
- Выраженный токсикоз у матери во время беременности.
- Введение новорожденному или младенцу ототоксических (негативно влияющих на состояние слухового аппарата) лекарств.
- Наследственный фактор (тугоухость у кровных родственников).
Проблемы со слухом у ребенка можно заметить уже в первые дни жизни. В норме новорожденные (дети до 28 дней) реагируют на звук: поворачивают голову на голос, просыпаются из-за громких звуков, вздрагивают в ответ на хлопок в ладоши или другой резкий звук. Если реакции нет, нужно поговорить с врачом.
В возрасте 2–3 месяцев младенцы узнают голос родителей и реагируют на него. Также они прислушиваются к другим звукам: погремушкам, музыкальным игрушкам, собачьему лаю и так далее.

Младенец прислушивается к лепету другого ребенка, который слышит из динамика телефона. Источник: YouTube
В возрасте 3–4 месяцев о проблемах со слухом может сказать отсутствие гуления, а в возрасте 5–6 месяцев – отсутствие лепета. Здесь уже проявляется влияние тугоухости на психоэмоциональное и речевое развитие: оно задерживается.
Гуление и лепет – звуки, которые издают младенцы. Первый похож на «а-а-а», «у-а», «а-э-э». Второй похож на «ба-ба-та», «та-та-та», «да-ба-ба».
К концу первого года жизни ребенок понимает простые слова, например «мама», «папа», «ням-ням», «пить», «да», «нет». Если этого нет, родители должны задуматься о том, чтобы пройти проверку слуха у малыша.
Что делать, если подозреваете тугоухость у ребенка
Проблемами слуха занимается сурдолог. Но в российских реалиях родителям стоит начать с визита к педиатру. Сообщите врачу о подозрениях и попросите дать направление к сурдологу. С направлением от педиатра за консультацию узкого специалиста не придется платить, если у ребенка есть полис ОМС.
Обратите внимание, нужна консультация именно сурдолога, а не отоларинголога (ЛОРа). Сурдолог – это дополнительно обученный оториноларинголог. Он знает о диагностике и лечение слуха все, в отличие от обычного «ухо-горло-носа». Традиционные методы ЛОР-лечения при тугоухости не эффективны.
Что будет делать врач
Сначала сурдолог проверит, действительно ли у ребенка есть нарушения слуха. Если в ходе диагностики тугоухость подтвердится, врач назначит лечение. Важно знать, что нейросенсорная тугоухость не лечится, ее можно скорректировать только с помощью слуховых аппаратов (СА). В случае тяжелых потерь СА могут оказаться неэффективными, тогда ребенку будет рекомендована кохлеарная имплантация.
Как сурдологи диагностируют тугоухость
Сначала врач побеседует с вами, а потом осмотрит ребенка. Специалист проверит состояние слуха у ребенка с помощью объективных методов диагностики.
Есть и субъективные методы – это тональная или игровая аудиометрия. Базовый метод, который прекрасно подходит для взрослых. Но есть нюансы: участие пациента. Когда пациенту нет еще 3 лет, он не может осознанно выполнять распоряжения врача, а значит, результат такого теста будет недостоверен.

Если ребенку больше 3 лет, его слух можно проверить с помощью тональной аудиометрии
Игровая аудиометрия – диагностика слуха, в которой участвует сурдопедагог. Он помогает врачу и с помощью игровых методик определяет, как малыш реагирует на звуки определенного тона.

Игровую аудиометрию проводят при участии сурдопедагога
Поэтому в случае с маленькими детьми «золотым стандартом» является объективная аудиометрия, то есть ОАЭ, КСВП, АСВП, АSSR-тесты и другие. При этом по сравнению с традиционной регистрацией коротколатентных слуховых вызванных потенциалов (КСВП), регистрация акустических стволовых вызванных потенциалов (АСВП) отличается автоматическим алгоритмом, когда в анализе данных не участвует специалист.
На приеме обычно сурдологи начинают с осмотра наружного слухового прохода и барабанной перепонки с помощью отоскопа. Этот прибор в буквальном смысле позволяет заглянуть в ухо. Отоскопия – безболезненная и безопасная процедура, но маленький ребенок может испугаться чужого человека и активно протестовать.
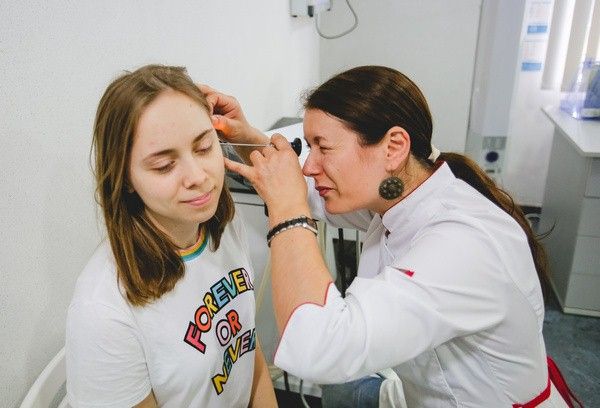
Отоскопия позволяет визуально оценить состояние слухового прохода и барабанной перепонки
Затем врач померяет вызванную отоакустическую эмиссию. Измерение ОАЭ позволяет оценить состояние внутреннего уха и диагностировать нейросенсорную тугоухость.
Нейросенсорная тугоухость возникает из-за нарушений восприятия звука в результате поражения структур внутреннего уха или слуховых анализаторов головного мозга.

Измерение ОАЭ – быстрая и безболезненная процедура
Еще один аппаратный метод диагностики – акустическая импедансометрия. Суть метода: с помощью прибора доктор измеряет акустическую проводимость среднего уха. Есть два типа импедансометрии: тимпанометрия и акустическая рефлексометрия.
Это тоже безопасная и безболезненная диагностическая процедура. Позволяет выявить нарушения функции среднего уха, патологию лицевого нерва и слуховых анализаторов.
Самый надежный метод диагностики слуха у новорожденных и младенцев – регистрация коротколатентных слуховых вызванных потенциалов (КСВП). С помощью специального оборудования врач регистрирует импульсы ствола мозга, которые возникают в ответ на звуки. Во время процедуры ребенок должен спать. Для регистрации КСВП на кожу головы малыша врач накладывает датчики прибора, обработав кожу специальным скрабом. Это, пожалуй, единственный момент в подготовке, который может не понравиться маленькому пациенту.
Внешне это напоминает регистрацию кардиограммы.

Регистрацию КСВП проводят во время сна пациента
Процедура безболезненная и безвредная. Регистрация КСВП позволяет диагностировать нарушения слуха, порог слышимости, а также необходима для отбора пациента на кохлеарную имплантацию.
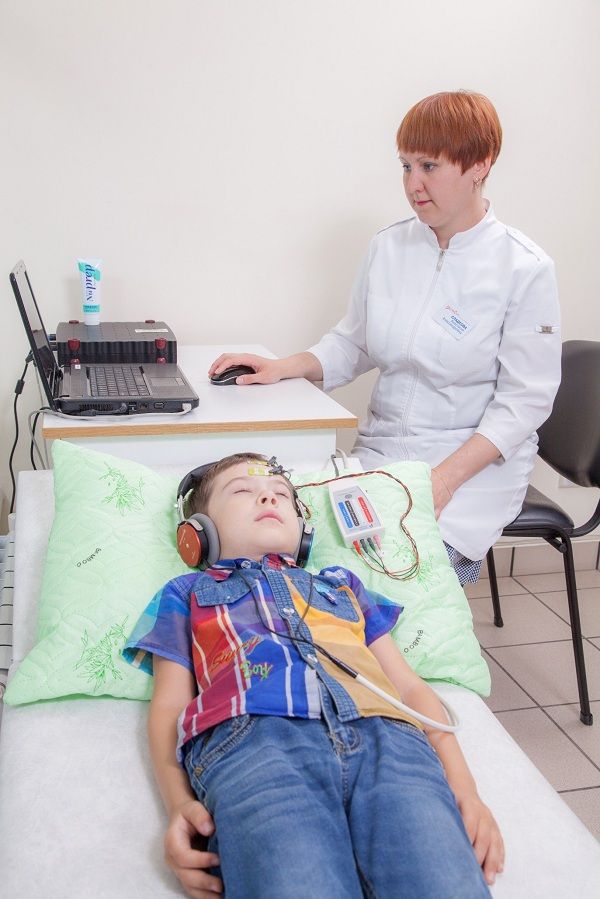
Регистрация КСВП может проводиться в любом возрасте
Как лечат нарушения слуха у детей
Врач назначает лечение в зависимости от результатов диагностики: выявленной патологии и индивидуальных особенностей ребенка.
Помните, чем раньше выявлена проблема, тем проще устранить ее влияние на развитие ребенка. В идеале нарушения слуха должны выявлять в первые месяцы жизни. В этом случае правильное лечение предупреждает негативное влияние тугоухости на развитие малыша.
Патологии слуха объединяются в две группы: кондуктивная и нейросенсорная (сенсоневральная) тугоухость.
При кондуктивной тугоухости нарушается проведение звука по слуховому пути. Это могут быть повреждения барабанной перепонки в результате отитов, опухоли, попадания инородных тел, образования серных пробок, атрезии (заращения) слухового прохода и так далее.
Способы лечения кондуктивных видов тугоухости зависят от конкретной ситуации. Это может быть хирургическое восстановление слухового прохода, удаление инородных тел и серных пробок, лечение инфекционных заболеваний и их последствий.
Для профилактики кондуктивных нарушений слуха в результате инфекционных заболеваний важно вакцинировать ребенка согласно национальному календарю прививок.
При нейросенсорной тугоухости нарушается восприятие звуков из-за поражений внутреннего уха, преддверно-улиткового нерва или слухового анализатора (отделы ствола и коры головного мозга). Нейросенсорная тугоухость вызывается генетическими факторами, инфекционными заболеваниями, применением ототоксических лекарств, травмами, опухолями.
Метод лечения зависит от причины нейросенсорной тугоухости и ее степени. При тяжелой степени, пограничной с глухотой и когда слуховые аппараты малоэффективны, врачи применяют кохлеарные имплантаты. Это устройства, выполняющие функции поврежденных или отсутствующих волосковых клеток внутреннего уха.
Кохлеарный имплантат состоит из внешнего микрофона и передатчика, который преобразует звук в электрические импульсы. Внутренняя часть состоит из приемника, который расшифровывает электрические импульсы, и электродов, которые передают расшифрованные сигналы в ушную улитку.

Имплантат позволяет ребенку с нейросенсорной тугоухостью слышать
Кохлеарный имплантат устанавливают во время хирургической операции. Ребенка погружают в медикаментозный сон, он не чувствует боли. Операция считается безопасной, серьезные осложнения, например повреждения лицевого нерва, встречаются крайне редко.
Что такое слухоречевая реабилитация
Лечение тугоухости не завершается после устранения причины или установки кохлеарного имплантата. Ребенку требуется слухоречевая реабилитация, в процессе которой он учится реагировать на звуки, понимать речь и говорить.
В реабилитации ребенка после установки имплантата участвуют несколько специалистов, включая отоларинголога (хирурга), аудиолога, сурдолога, сурдопедагога, психолога или психиатра. Каждый специалист решает важные задачи:
- Отоларинголог следит, чтобы в послеоперационном периоде не было осложнений.
- Аудиолог настраивает процессор кохлеарного имплантата.
- Сурдолог оценивает эффективность имплантации.
- Сурдопедагоги учат ребенка реагировать на звуки, понимать речь и говорить.
- Психолог создает условия, в которых ребенок адаптируется к новым ситуациям и вызовам.
- Психиатр при необходимости корректирует дефекты психоэмоционального развития пациента.
После эффективной слухоречевой реабилитации ребенок может посещать специализированное дошкольное учреждение и школу-интернат или общеобразовательную школу и детский сад.
Проблемы со слухом нужно решать как можно раньше
Вот главный посыл по итогам статьи: эффективность лечения тугоухости и реабилитации ребенка зависит от сроков выявления проблемы. Чем раньше диагностированы нарушения слуха, тем менее серьезно они влияют на развитие. Поэтому в роддомах и детских поликлиниках проводят аудиологический скрининг. Если ваш ребенок по какой-то причине не прошел проверку или вы подозреваете нарушения слуха, обратитесь к сурдологу.
Дополнительную информацию можно получить по телефону 8 (800) 775-11-07.
Расскажите или сохраните себе:
Еще в О слухе
Причины, по которым слабослышащие люди игнорируют настроечные сессии
На настроечных сессиях сурдолог меняет настройки слухового аппарата под акустическую нагрузку пациента. Предугадать ее при первой настройке не получится: человек еще не знает, с какими трудностями столкнется в общественных местах и дома. К тому же слух непостоянен: он может ухудшиться и без новых настроек аппарат перестанет справляться.

«Вы врач, вы и лечите!» – к чему приводит перекладывание ответственности на медиков и неспособность управлять эмоциями
Когда ребенок заболевает, у родителей появляется желание переложить ответственность за его здоровье на кого-то другого. Мишенью становится врач: в нем видят человека, способного решить проблемы семьи. Поэтому пока специалист подбирает ключик к маленькому пациенту, родители сосредотачиваются на собственных эмоциях и отстраняются от диагностики и следующих за ней коррекции слуха и реабилитации.

Какие ушные вкладыши выбрать при протезировании заушным слуховым аппаратом
Ушной вкладыш – часть заушного слухового аппарата. Он проводит звук между барабанной перепонкой и корпусом прибора. С ним вкладыш соединяется звуководом.
Вкладыш нужен, чтобы обеспечивать оптимальное качество звучания без обратной связи (свиста) и без эффекта окклюзии, когда свой голос человек слышит «как из бочки». Также он вентилирует ушной канал, предотвращая образование конденсата в трубке.
Источники:
http://meduniver.com/Medical/otorinolaringologia_bolezni_lor_organov/rebenok_ne_slishit.html
http://lecheniedetej.ru/uxo-gorlo-nos/gluxota.html
http://mastersluh.ru/stati/o-sluxe/kak-ponyat-chto-u-rebenka-problemy-so-sluxom-i-kak-emu-pomoch/














